Det er fascinerende å se kurvene på skjermen og oppdage at det stemmer godt med de fasene jeg har hatt i behandlingen, sier pasient om tilbakemeldingsverktøyet PCOMS som er i bruk ved Blå Kors klinikk Skien. Systematisk brukerevaluering fører til mer effektiv behandling, færre drop-outs og gjør meg til en bedre terapeut, sier psykologspesialist Annette Wolf El-Agroudi.

Dette er PCOMS
PCOMS som står for Partners for Change Outcome System, er et feedbackverktøy som blant annet blir brukt i tverrfaglig spesialisert rusbehandling (TSB). Det er evidensbasert og måler effekt av behandling og terapeutisk allianse. PCOMS er i bruk i en rekke land, og i Norge brukes også betegnelsen KOR (klient- og resultatstyrt praksis).
-Når pasienten kommer hit til poliklinikken er det hans eller hennes time! Gjennom bruk av PCOMS er endring hele tiden i fokus og jeg må skjerpe oppmerksomheten min mot hva pasienten vil og hvor hen er på vei i sin prosess. Min erfaring er at dette har gjort meg til en bedre terapeut, behandlingen er mer effektiv, det blir færre drop-outs og vi får brukermedvirkning i praksis, sier psykologspesialist Annette Wolf El-Agroudi ved Blå Kors sin poliklinikk i Skien.
Pasientens erfaringer
Annette møter oss sammen med en av pasientene for å få demonstrert bruk av verktøyet og høre mer om pasientens erfaringer med evalueringsverktøyet.
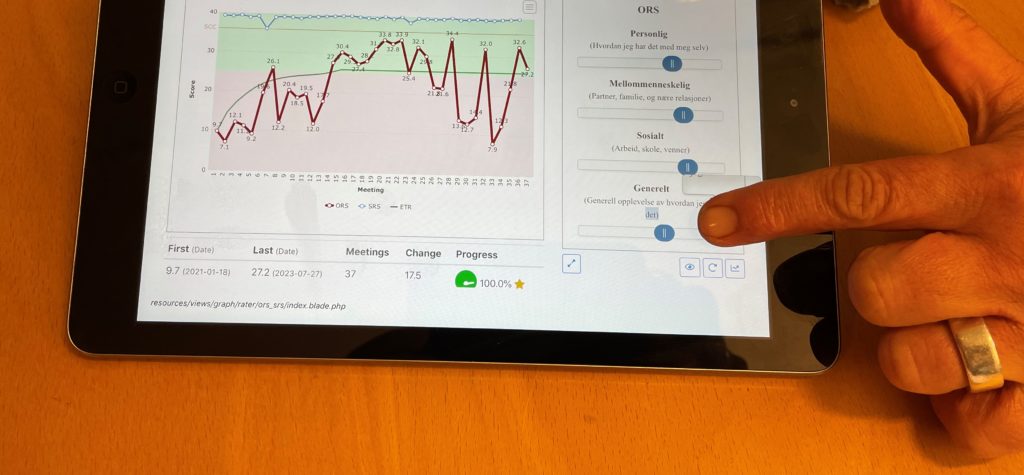
Behandler logger seg på et nettbrett og pasienten scorer så på et enkelt skjema. Umiddelbart blir data fra pasienten gjort om til kurver på skjermen. Har pasienten det bedre eller dårligere med seg selv siden forrige time? Har hun utbytte av behandlingen? Hvordan er relasjonen til behandler?
Kurvene som kommer opp på skjermen blir utgangspunkt for samtaler om mål, metode og valg i behandlingen.
-Du scorer lavere enn sist ser jeg, sier behandler til pasienten vi møter. Hva kan det handle om, undrer hun? Pasienten sier de siste ukene har vært vanskelige og at det har gått mer opp og ned enn ønskelig. – Jeg vet ikke helt hvorfor, sier hun. Kanskje er ikke kropp og psyke helt i form.
De to snakker videre sammen om pasientens historie og livsbelastninger og den lange reisen pasienten har hatt i behandling. Kurvene med svingninger er med på å belyse særlige vanskelige perioder og tider med gjennombrudd i behandling, endring og mer ro og stabilitet.
-Du har en endringsscore på over 17, sier Annette, det indikerer at du har gjort store endringer og at behandlingen har gitt resultater. Pasienten kommenterer og sier at det opplever hun også og at det er facinerende å se framgangen visualisert på skjerm.
En kultur for tilbakemelding
-Bruk av verktøy for systematisk brukerevaluering som PCOMS handler om å skape en tilbakemeldingskultur. Det er viktig for å sikre et godt samarbeid mellom behandler og pasient og for å måle at pasienten har nytte av behandlingen. Dersom evalueringen viser et annet resultat må vi samarbeide om andre løsninger, for eksempel å bytte behandler eller få behandling ett annet sted eller på et annet nivå, sier Annette Wolf El-Agroudi.
Bruk av feedbackverktøy er i tråd med Nasjonal faglig retningslinje for behandling og rehabilitering av rusmiddelproblemer og avhengighet hvor det heter:
« for å sikre individuell tilpasning og ønsket behandlingsutbytte bør det gjennomføres systematisk og kontinuerlig tilbakemelding/evaulering av behandlingen fra bruker/pasient».
Fakta om PCOMS
Feedbackverktøyet PCOMS består av fire spørsmål for monitorering av endringsprosessen i løpet av behandlingen. Det er videre fire spørsmål for å måle terapeutisk allianse. Skårene blir registrert digitalt og legges inn via pålogging på et nettbrett. Ved start av behandlingstime scorer pasienten på disse spørsmålene:
- Hvordan har du det med deg selv med tanke på hovedproblemet du har søkt hjelp for?
- Hvordan har du det med dine nærmeste med tanke på problemet du har søkt hjelp for?
- Hvordan har du det i jobb og fritid relatert til henvisningsgrunn?
- Og hvordan har du det alt i alt?
På slutten av timen scorer pasienten på disse spørsmålene:
- Har du følt deg sett og hørt i behandlingstimen?
- Var det vi snakket om i dag viktig for å komme nærmere en løsning?
- Var fremgangsmåte og tilnærming passende for deg?
- Hvordan var opplevelsen av timen generelt?
